-
Property & Casualty
Property & Casualty Overview

Property & Casualty
We offer a full range of reinsurance products and the expertise of our talented reinsurance team.
Expertise
Publication
Production of Lithium-Ion Batteries
Publication
Time to Limit the Risk of Cyber War in Property (Re)insurance
Publication
Generative Artificial Intelligence in Insurance – Three Lessons for Transformation from Past Arrivals of General-Purpose Technologies
Publication
Human Activity Generates Carbon and Warms the Atmosphere. Is Human Ingenuity Part of the Solution?
Publication
Inflation – What’s Next for the Insurance Industry and the Policyholders it Serves? -
Life & Health
Life & Health Overview

Life & Health
Gen Re’s valuable insights and risk transfer solutions help clients improve their business results. With tailor-made reinsurance programs, clients can achieve their life & health risk management objectives.
UnderwritingTraining & Education
Publication
The Key Elements of Critical Illness Definitions for Mental Health Disorders
Publication
What Are We to Make of Cannabis Use in The Insured Population? Business School
Business School
Publication
Knife or Needle: Will the New Weight Loss Medication Replace Bariatric Surgery?
Publication
Weight Loss Medication of the Future – Will We Soon Live in a Society Without Obesity? Moving The Dial On Mental Health
Moving The Dial On Mental Health -
Knowledge Center
Knowledge Center Overview

Knowledge Center
Our global experts share their insights on insurance industry topics.
Trending Topics -
About Us
About Us OverviewCorporate Information

Meet Gen Re
Gen Re delivers reinsurance solutions to the Life & Health and Property & Casualty insurance industries.
- Careers Careers
Neuropsychologische Begutachtung

January 21, 2018
Dr. Thomas Merten (Vivantes Netzwerk für Gesundheit, Klinikum im Friedrichshain, Klinik für Neurologie, Berlin – Gastautor)
Region: Germany
Deutsch
Neuropsychologische Funktionen und kognitive Störungen
In den neunziger Jahren des 20. Jahrhunderts haben weltweit die Neurowissenschaften und mit ihnen die Klinische Neuropsychologie einen sehr starken Aufschwung erfahren, der auch die Weiterentwicklung von Methoden zur klinischen und gutachtlichen Beurteilung von kognitiven Störungen betraf. Auf internationaler Ebene gilt der Neuropsychologe als der Experte für die Interaktion von Gehirn und Verhalten. Entsprechend werden Klinische Neuropsychologen seit den 1980er-Jahren auch zunehmend in rechtlichen Auseinandersetzungen als Sachverständige für diese Frage herangezogen.
Unter dem Begriff der kognitiven Funktionen oder kognitiven Fähigkeiten wird das zusammengefasst, was man früher geistige Leistungen nannte, und zwar im weitesten Sinne dieses Begriffs, sodass ein gewichtiger Teil dessen, was menschliche Informationsverarbeitung ausmacht, sich in ihm eingeschlossen findet. Kognitive Funktionen umfassen also Lernen und Gedächtnis, Erkennen und Denken, Begriffsbildung und Urteilsvermögen, Abstraktions- und Entscheidungsfähigkeit, Sprache, Schriftsprache, visuo-perzeptive und visuo-konstruktive Leistungen, Vorstellungsvermögen, Aufmerksamkeit und Konzentration, Wahrnehmungsorganisation, Handlungsplanung und -steuerung. In Tabelle 1 sind einige wichtige neuropsychologische Funktionsbereiche aufgeführt. Hinter einigen der dort genannten Begriffe verbergen sich vielfältige Einzelfunktionen, die in ihrem Zusammenspiel erst die Komplexität menschlichen Handelns und Erlebens ermöglichen. Auch die Zuordnung zu den einzelnen Leistungsbereichen (wie Aufmerksamkeit, Gedächtnis oder Exekutive) ist keineswegs so klar und eindeutig, wie sie in der Übersicht erscheint. So kann beispielsweise das Kurzzeitgedächtnis, das in Abweichung von der Alltagssprache fachsprachlich das Immediatgedächtnis oder die unmittelbare, in der Regel nur über Sekunden währende Behaltensspanne für Information bezeichnet, eher als Aufmerksamkeits- denn als Gedächtnisfunktion aufgefasst oder als Teilbereich dem sog. Arbeitsgedächtnis (und damit den exekutiven Funktionen) zugeordnet werden. In neurowissenschaftlicher Perspektive wäre letztere die bevorzugte Einordnung.
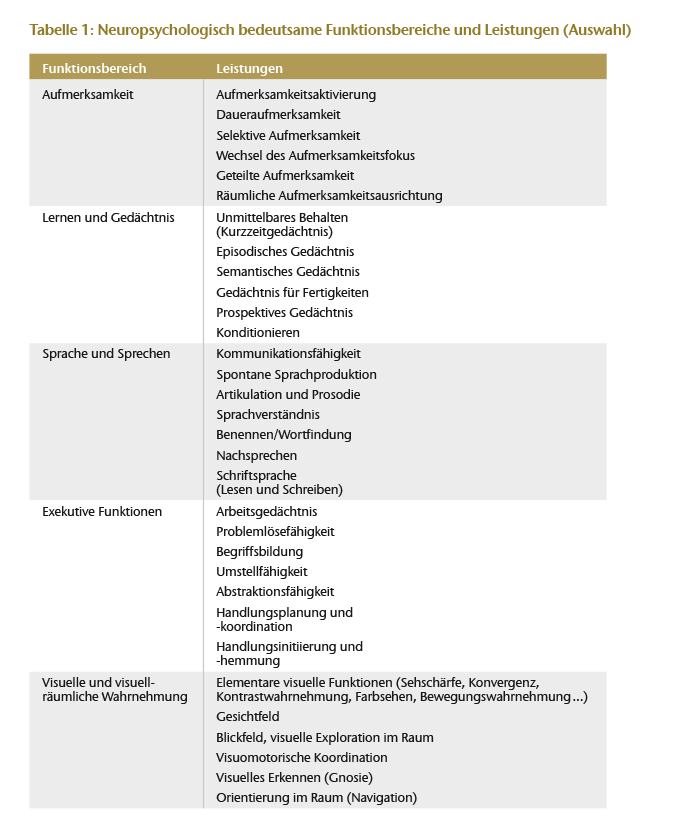
Die Störung jedes einzelnen der aufgeführten Bereiche kann zu erheblichen Beeinträchtigungen von Alltags-, Ausbildungs-, Berufs- oder sozialer Kompetenz führen und Teilhabestörungen bedingen. In Abhängigkeit von der Schwere der Beeinträchtigungen kann eine bedeutsame Minderung der Erwerbsfähigkeit oder eine Berufs- oder Erwerbsunfähigkeit resultieren.
Als Ursache für neuropsychologische Symptome oder kognitive Störungen kommen praktisch alle Fehlbildungen, Erkrankungen und Verletzungen des Gehirns in Frage, die vorübergehende (passagere, reversible), unumkehrbare (irreversiblen) oder im zeitlichen Verlauf zunehmende (progrediente) Schädigungen bedingen und die zu vorübergehenden oder dauerhaften Funktionsstörungen führen können (Tabelle 2).

Neuropsychologische Diagnostik hat eine für die jeweilige Fragestellung angemessen differenzierte Erfassung von neuropsychologischen Symptomen und kognitiven Störungen, aber auch von kognitiven Fähigkeiten und Ressourcen zum Ziel. Eine qualifizierte neuropsychologische Untersuchung ist die Methode der Wahl, um Vorhandensein, Art und Ausmaß kognitiver Störungen im Rahmen einer Erkrankung oder nach einer Verletzung des Gehirns zu bestimmen. Eine Ausnahme ist sicherlich dort zu sehen, wo klinisch offenkundige, schwere kognitive Störungen bereits gut dokumentiert vorliegen und von einem qualifizierten Nervenarzt ohne weitergehende Zusatzuntersuchung beurteilt werden können, wie dies bei schwersten Gedächtnisstörungen (einem amnestischen Syndrom), fortgeschrittenen Demenzen oder organisch bedingten schwergradigen Verhaltensstörungen mit Wesensänderung der Fall sein kann.
Wie sich neuropsychologische Störungen in der Untersuchung zeigen können, sei anhand eines Beispiels illustriert. Im Folgenden findet sich auszugsweise ein Gespräch mit einem 33-jährigen klinischen Patienten mit naturwissenschaftlichem Universitätsabschluss wiedergegeben, der auf einer Baustelle verletzt wurde, wo er wegen Arbeitslosigkeit als Hilfsarbeiter einen Gelegenheitsjob hatte. Aus 10 Metern Höhe stürzte eine Bohle nieder und traf ihn am Kopf, sodass er ein schweres Schädel-Hirn-Trauma erlitt, wobei sich verletzungsbedingt auch ein Schlaganfall in der linken Hirnhälfte ereignete. Während der ersten Wochen auf der Intensivstation war er kaum zu einer sinnvollen sprachlichen Kommunikation in der Lage. Das aufgezeichnete Gespräch fand zwei Monate nach dem Unfall statt, kurz vor der Verlegung des Patienten in eine Rehabilitationsklinik. (Ein Jahr nach dem Unfall, als er dem Untersucher einen Besuch abstattete, war übrigens die Aphasie für Laien kaum noch zu erkennen.)
Ausschnitt aus einem (tonbandprotokollierten) Gespräch mit einem 33-jährigen Patienten mit Aphasie. Die Sprachstörung war unzweifelhaft Folge eines schweren Schädel-Hirn-Traumas, bei dem der Patient auch einen linkshirnigen Schlaganfall erlitt.
Mir ist etwas auf den Kopf gefallen. – In sehr großen Haus, ja. Ist mir wo was raufgefallen. - Auf die Baustelle, genau. – Auf den Kopf. Ich hab’s aber nicht mehr genau mehr erzählen können, was mir alles passiert ist. Ich wusste nur, dass ich nachher nicht, mindestens vier Tage nicht richtig mehr erleben … gelegen haben konnte. Sehr lange, mindestens vier Tage. Musst ich zum Arzt was erzählen über … über alles miteinander, was … Ich wurde dann wieder lebendig geworden. – Ich, ich glaub’, dass es sehr schlimm mit mir gewesen ist, was mit mir passiert ist, ja. – Ich kann mich nicht mehr genau an den Tag erinnern, ich wusste nur, dass da … erst nachdem ich wieder gestorben bin, äh… geleben bin. Mir was wieder erklären könnte, dass mit mir wieder was passiert ist.
Ich mache mir natürlich Sorgen wegen mit mir, sehr große … schli … schlimme Sorgen wegen mir, was mit mir da wirklich ganz Schlimmes über mich passiert ist, ne? – … ob ich das wieder kann und … äh, wie schnell ich wieder was kann, wie ich wieder nach Hause komm, wie ich … äh … selber Almut mir erzählen kann.
Eine weitergehende Darstellung spezieller gutachtlicher Herausforderungen, die sich aus dem Vorliegen einer zerebral bedingten Sprachstörung (also einer Aphasie) für die verschiedensten Rechtsgebiete ergeben können, findet sich bei Bodner und Merten (2016).
Intelligenz oder spezifische neuropsychologische Funktionen
Fälschlicherweise kann man in manchem Befundbericht und manchem Gutachten so etwas lesen wie: „Der Proband weist deutliche Sprachstörungen sowie Beeinträchtigungen in den Bereichen Aufmerksamkeit und Gedächtnis auf, aber die Intelligenz ist intakt.“ Dies stellt, sofern eine moderne Definition des Intelligenzbegriffs zugrunde gelegt wird, ein unfreiwilliges Oxymoron dar, eine Formulierung, die einen Widerspruch in sich selbst enthält.
Intelligenz ist der Begriff für eine abstrakte Fähigkeit zu lernen, Probleme zu lösen und sich an Umweltbedingungen anzupassen. Bereits David Wechsel, der Begründer der noch heute weit verbreiteten Wechsler-Intelligenztests, definierte sie so: „Intelligenz ist die zusammengesetzte oder globale Fähigkeit des Individuums, zweckvoll zu handeln, vernünftig zu denken und sich mit seiner Umgebung wirkungsvoll auseinanderzusetzen“ (Wechsler, 1956, S. 13). Die Eigenschaft des Globalen kommt der Intelligenz zu, weil sie das Verhalten einer Person als Ganzes charakterisiert. Gleichzeitig ist sie als zusammengesetzte Fähigkeit zu betrachten, weil sie aus identifizierbaren Elementen oder Einzelfähigkeiten (z. B. Gedächtnis, analytisches Denken, Begriffsbildung, Sprache) besteht, die voneinander qualitativ unterschieden werden können. Als globale Eigenschaft kann Intelligenz aber nicht einfach als Summe elementarer Fähigkeiten aufgefasst werden, sondern in das Konstrukt der Intelligenz geht auch die Art und Weise der Wechselwirkungen zwischen den einzelnen Elementen ein. Insofern also eine sinnvolle Begriffsbestimmung der Intelligenz selbstverständlich Einzelfähigkeiten einschließt, wird eine Aussage, eine Reihe solcher Elemente sei zwar bedeutsam in Mitleidenschaft gezogen, nicht aber die Intelligenz als Ganzes, paradox.
Ziel der neuropsychologischen Diagnostik ist es jedoch im Regelfall ohnehin nicht, Aussagen über die Intelligenz global zu treffen, sondern spezifische Funktionsstörungen und Funktionsressourcen zu identifizieren. Dies erst gestattet fundierte Rückschlüsse auf resultierende Einschränkungen von Alltags-, sozial- oder berufsbezogenen Funktionen. Es ermöglicht ebenso die Zuordnung zu möglichen zugrunde liegenden Erkrankungen, die Ableitung angezeigter Behandlungs- oder Rehabilitationsmaßnahmen, eine Prognosestellung und, bedeutsam für die Zusammenhangsbegutachtung, solide Feststellungen zur Kausalität.
Neuropsychologische Diagnostik kann aber nur dann in einem gutachtlichen Kontext sinnvoll sein, wenn sie ökologisch valide ist, das heißt, wenn die Störungen, die sich in der Untersuchungssituation zeigen, in einer guten Korrespondenz zu Funktionseinschränkungen in der realen Welt außerhalb der Untersuchung, im realen Lebensvollzug stehen.
Allgemein lässt sich einerseits sagen, dass es keine direkte Korrespondenz zwischen einer Erkrankung und den daraus resultierenden neuropsychologischen Störungen gibt. So kann ein und dasselbe Störungsprofil (z. B. leichte Sprachstörungen, sprachbezogene Lern- und Gedächtnisstörungen, Aufmerksamkeitsdefizite, milde Störungen in der Handlungsausführung) etwa Folge eines Schlaganfalls, einer unfallbedingten Hirnprellung, eines Hirnabszesses, eines Hirntumors oder einer beginnenden Demenzerkrankung sein. Andererseits gibt es aber typische Störungsprofile und typische Verläufe (die z. B. bei einer Alzheimer-Krankheit gänzlich anders als bei einer größeren verletzungsbedingten Blutung im rechten Scheitellappen des Gehirns oder nach einer Gehirnerschütterung aussehen).
Neuropsychologische Begutachtung und der psychologische Test
Die Methode der Wahl für eine sachkundige Begutachtung kognitiver Leistungen oder durch Hirnschädigungen oder Gehirnerkrankungen verursachte neuropsychologische Symptome ist, wie bereits oben erwähnt, die qualifizierte neuropsychologische Untersuchung. Diese muss, um als qualifiziert gelten zu können, der Komplexität des Untersuchungsgegenstandes (also des menschlichen Erlebens und Verhaltens) angemessen sein. Damit ist sie im Regelfall nicht durch eine orientierende Testuntersuchung und keinesfalls durch eine von der Sprechstundenhilfe vorgenommene „Testung“ ersetzbar.
Eines der größten Missverständnisse im gutachtlichen Kontext ist die Gleichsetzung von neuropsychologischer Untersuchung mit einer Testuntersuchung. Mit Tests lassen sich jedoch an und für sich keine Fragen beantworten. Tests sind lediglich ein Werkzeug, allerdings eines, dem im Rahmen der psychologischen Diagnostik eine besondere Rolle zukommt. In diesem Sinne kann man den psychologischen Test mit dem Reflexhammer des Neurologen vergleichen. Auch mit dem Reflexhammer kann man an und für sich keine gutachtlichen Fragen beantworten. Mit Jahn (2017) lässt sich feststellen: „Ein psychologischer Leistungstest ist eine standardisierte Verhaltensstichprobe, die quantitative und qualitative Aussagen im Hinblick auf diejenigen menschlichen Fähigkeiten liefert, die mit dem Test erfasst werden sollen“ (S. 217).
Ein neuropsychologischer Test ist ein nach einer speziellen Testtheorie konstruiertes Verfahren, mit dem die zu messenden Funktionen (z. B. Problemlösefähigkeit, Aufmerksamkeit, Gedächtnis, bestimmte Aspekte der Sprache) induziert (ausgelöst, abgefordert) werden, um sie messbar zu machen. Entsprechend der Messintention des Tests unterscheidet man beispielsweise Intelligenz-, Aufmerksamkeits-, Gedächtnis- oder Sprachtests. Die Standardisierung von Tests ermöglicht, dass die Ergebnisse möglichst zeit- und untersucherunabhängig sind. Verschiedene Untersucher sollten unter vergleichbaren Bedingungen zu ähnlichen Ergebnissen gelangen. Die Normenbasierung von Tests gestattet zudem eine Einordnung der Testleistungen anhand einer oder mehrerer Vergleichsgruppen (z. B. bevölkerungsrepräsentative Stichprobe, die möglicherweise zusätzlich alters- und geschlechtsspezifisch unterteilt ist; spezielle Patientenstichproben), wodurch die Bestimmung der relativen Position der Leistung des Probanden in Bezug auf die Vergleichgruppe ermöglicht wird. Dies wiederum gestattet die Einordnung von Leistungen als weit überdurchschnittlich, überdurchschnittlich, durchschnittlich, unterdurchschnittlich oder weit unterdurchschnittlich und damit die Identifizierung nicht nur möglicher funktioneller Defizite, sondern auch von Leistungsressourcen. Hörmann (1964) fasste das Wesen psychologischer Tests in folgende Worte: „Erhöhung der Sicherheit durch Beschränkung der subjektiven Freizügigkeit – das ist das Leitmotiv, unter dessen Klängen der Test die Bühne der Diagnostik betritt“.
In Abbildung 1 sind zur Illustration die Ergebnisse eines 60-jährigen Patienten wiedergeben, der eine Hirnblutung erlitten hatte. Erkennbar ist eine deutliche Störung der Raumverarbeitung.
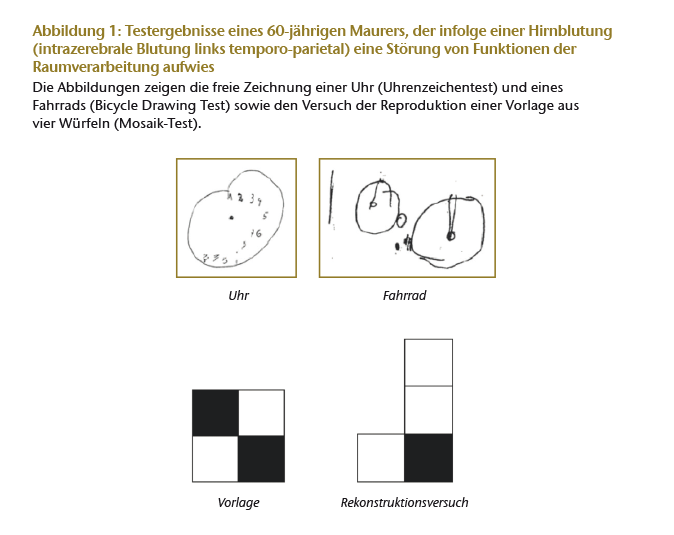
Für das qualifizierte neuropsychologische Gutachten stellen Testergebnisse immer nur eine unter mehreren Datenquellen dar. Es integriert die in der Aktenlage dokumentierten relevanten medizinischen und psychologischen Informationen, die selbst erhobene Anamnese und die Beschwerdenschilderung des Probanden sowie die eigene Befunderhebung (psychopathologischer Befund, Test- und Fragebogenergebnisse) mit einem komplexen und spezifischen Expertenwissen über Ursache, Symptomatologie, Verlauf und Prognose von Erkrankungen und Verletzungen des Gehirns. Besonderer Augenmerk gilt hierbei den Auswirkungen von Erkrankungen oder Verletzungen auf kognitive (bzw. weiter gefasst: auf psychische) Funktionen.
Neuropsychologische Begutachtungen sind bei leitliniengerechter Ausführung (siehe unten) zeit- und relativ kostenaufwändig. Sie basieren auf einer mehrstündigen Untersuchung, die je nach Fragestellung drei bis sechs Stunden umfassen mag. Der notwendige Gesamt-Zeitaufwand variiert nach Umfang und Komplexität der Fragestellungen, Umfang des aufzuarbeitenden Aktenmaterials und Dauer der Untersuchung selbst.
Indikation für ein neuropsychologisches Gutachten
Allgemein formuliert lässt sich sagen, dass eine neuropsychologische Begutachtung immer dann angezeigt sein kann, wenn bedeutsame kognitive Beschwerden in einem rechtlich bedeutsamen Kontext durch den Betroffenen selbst vorgetragen werden oder wenn in einem solchen Kontext kognitive Störungen oder neuropsychologische Symptome anderen Personen offenkundig werden, selbst wenn keine solchen Beschwerden durch den Betroffenen selbst geltend gemacht werden.
Eine Indikation für ein neuropsychologisches Zusatzgutachten kann, wie Wallesch (2000) auf einer Tagung zum Stellenwert der Neuropsychologie und Verhaltensneurologie bei gutachtlichen Fragen feststellte, bei folgenden Störungsbildern gesehen werden:
- Aufmerksamkeitsstörungen (auch bei Verdacht);
- Gedächtnisstörungen (auch bei Verdacht);
- räumlich-konstruktiven Störungen (auch bei Verdacht);
- bei Verdacht auf eine Neglect-Symptomatik;
- bei Verdacht auf Störungen exekutiver Funktionen.
Mit Wallesch ist eine Zusatzbegutachtung im Regelfall nicht erforderlich, wenn eine deutliche Aphasie (zentrale Sprachstörung), Apraxie (Störung der Handlungsausführung), Agnosie (Störungen des bedeutungsmäßigen Erkennens) oder eine deutliche Neglect-Symptomatik (halbseitige Störungen der räumlichen Aufmerksamkeit) vorliegt. Derartige Fälle sollten in der Regel kompetent durch einen neurologischen oder nervenärztlichen Gutachter bewertet werden können. Auch eine unzweifelhafte fortgeschrittene Demenz oder eine das klinische Bild dominierende Wesensänderung machen eine ausführliche und differenzierte Zusatzuntersuchung häufig nicht erforderlich. Zumindest bezüglich der Aphasie ist hierzu ein Einwand zu erheben: Heranzuziehen ist ein ausdrücklich für die angemessene Diagnostik, Beurteilung und gutachtliche Bewertung ausreichend qualifizierter Sachverständiger, sei er Neurologe, Phoniater, Neuropsychologe oder Psycholinguist (vgl. dazu vertiefend Bodner & Merten, 2016).
In Deutschland werden Neuropsychologen häufig als Zusatzgutachter herangezogen. Die Integration der Ergebnisse bleibt in diesen Fällen Aufgabe des (meist neurologischen, neuro- oder unfallchirurgischen oder psychiatrischen) Hauptgutachters. Bei guter Kommunikation zwischen Haupt- und Zusatzgutachter lassen sich komplexe Fragestellungen häufig mit hoher Güte beantworten.
Auch in Deutschland gibt es immer wieder Aufträge, in denen ein Klinischer Neuropsychologe selbst durch Gerichte zum alleinigen Gutachter bestellt wird, wenn für die Beantwortung spezifischer Fragestellungen Expertenkenntnisse zu neurokognitiven Funktionen gefordert sind und rein medizinische Sachverhalte bereits ausreichend abgeklärt wurden. Bereits Fischer, Gauggel und Lämmler (1995) hielten es für denkbar, dass in Deutschland die Bestellung eines qualifizierten Neuropsychologen zum Hauptgutachter häufiger erfolgen könnte, ohne dass ein ihm übergeordneter medizinischer Gutacher zusätzlich herangezogen werden müsste. Die Beurteilung von Kausalzusammenhängen kann, kontextabhängig, natürlich ebenso qualifizierten neuropsychologischen Gutachtern übertragen werden.
Qualifikationsvoraussetzungen für den neuropsychologischen Gutachter
Die Qualität eines psychologischen oder neuropsychologischen Gutachtens kann nicht besser ausfallen, als es das Expertenwissen des Gutachters gestattet. Dabei sind Kenntnisse über die korrekte Auswahl, Anwendung, Auswertung und Interpretation von neuropsychologischen Tests zwar eine notwendige, aber keine hinreichende Bedingung für einen qualifizierten Diagnostiker oder Gutachter. Profundes Wissen über Neurologie, Psychopathologie, funktionelle Neuroanatomie sowie spezielle Kenntnisse zur Begutachtung sind ebenso unabdingbar. Entsprechend stellt auch der Umfang des für eine qualifizierte Gutachtertätigkeit notwendigen Wissens heute die größte Herausforderung an den Klinischen Neuropsychologen dar.
Entsprechend dem Facharztstandard für die medizinische Begutachtung ist heute für den neuropsychologischen Gutachter ein einschlägiger Qualifikationsnachweis zu fordern, der durch den universitären Abschluss als Diplom-Psychologe oder Master nicht gegeben ist. Zu Recht wird beispielsweise in den Leitlinien zur neuropsychologischen Begutachtung (Neumann-Zielke et al., 2015) als Standard ein postgradualer Abschluss als Klinischer Neuropsychologe (vergeben durch die Gemeinsame Kommission Klinische Neuropsychologie) oder eine durch eine Länderpsychotherapeutenkammer anerkannte abgeschlossene Weiterbildung in dieser Spezialisierungsrichtung gefordert. Damit wird zwar ein fachlicher Standard gesetzt, der jedoch keineswegs eine ausreichende spezifisch gutachtliche Qualifikation garantiert. Als Mindeststandard für die Tätigkeit als neuropsychologischer Sachverständiger ist der genannte postgraduale Abschluss, der auch durch Aufraggeber als Qualifikationsvoraussetzung genannt werden sollte, zwar gerechtfertigt, er garantiert aber nicht automatisch eine ausreichende gutachtliche Qualifizierung. Eine Liste zertifizierter Neuropsychologen findet sich auf der Internetseite der Gesellschaft für Neuropsychologie (www.gnp.de/behandlerliste).
Im Rahmen der Erhöhung der Qualität psychologischer Gutachten haben die Länderpsychotherapeutenkammern mittlerweile Fortbildungsrichtlinien für die Sachverständigentätigkeit verabschiedet und führen Gutachterlisten, die dort abgefragt werden können. Eine Reihe von Bundesländern hat in diesem Rahmen das Gebiet Neuropsychologie als gesonderten Bereich gutachtlicher Qualifikation anerkannt. Einschränkend ist zu diesen Listen zu bemerken, dass sie lediglich approbierte Psychologische Psychotherapeuten aufführen, Klinische Neuropsychologen aber nicht zwangsläufig auch approbiert sind.
Einschlägige Leitlinien und andere Quellen
Neben zahlreichen Zeitschriftenaufsätzen und Buchkapiteln liegen im Deutschen seit mittlerweile mehr als 10 Jahren zwei Bände vor (Hartje, 2004; Wilhelm & Roschmann, 2007), die sich speziell der neuropsychologischen Begutachtung widmen. Ein Überblick über die wichtigsten Fragen und Ansätze der neuropsychologischen Begutachtung, der primär für Nicht-Psychologen (Juristen, Leistungs- oder Schadensregulierer, Mediziner) verfasst wurde, ist auch bei Merten (2014a) zu finden.
Dem Auftraggeber, der regelmäßig neuropsychologische Gutachten in Auftrag gibt, ist die Kenntnis der Leitlinie Neuropsychologische Begutachtung zu empfehlen (Neumann-Zielke et al., 2015). Für die Begutachtung von Folgen eines Schädel-Hirn-Traumas von Relevanz ist die Leitlinie Begutachtung nach gedecktem Schädel-Hirntrauma von Bedeutung (Wallesch et al., 2013). Für die Kausalitätsbeurteilung (also insbesondere im Kontext von Haftpflicht- und privaten Unfallversicherungen) kann zudem die Leitlinie Standards der Begutachtung bei der Beurteilung von Kausalitätsfragen (Widder et al., 2016) herangezogen werden (auch wenn diese sich inhaltlich auf die Beurteilung psychischer Störungen bezieht), die sich gegenwärtig in Überarbeitung befindet.
Alle aktuellen von der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) akkreditierten Leitlinien sind kostenfrei von der Internetseite www.awmf.org herunterladbar.
Beschwerdenvalidierung
Psychologische Testergebnisse stellen keineswegs automatisch eine Objektivierung von Leistungsbeschwerden dar, auch wenn sich dies immer wieder in Befunden und Gutachten so ausgewiesen findet. Ebenso wie bei Fragebögen und subjektiven Schmerzangaben hängen die Ergebnisse psychologischer Leistungstests in besonderer Weise von der Kooperativität des Probanden ab. Ohne eine angemessene Mitwirkung oder Kooperativität sind Testergebnisse insbesondere im gutachtlichen Kontext in einem nicht zu kalkulierenden Maße verzerrt und können nicht stillschweigend und ungeprüft als Messwerte für psychische Eigenschaften oder Leistungen interpretiert werden.
Aus diesem Grunde ist eine fachkundige und auf hohem Niveau erfolgende Überprüfung der Leistungsmotivation oder Anstrengungsbereitschaft in der Untersuchung von herausragender Bedeutung für die Entscheidung, ob das in der Untersuchung ermittelte Testprofil als gültig (valide) zu beurteilen ist und ob dort gesehene Einschränkungen authentisch sind oder nicht. Der heute weithin benutzte Begriff der Beschwerdenvalidierung bezeichnet die Gesamtheit der diagnostischen Maßnahmen, die zu Aussagen über die Gültigkeit der Beschwerdenschilderung und der Symptomdarstellung eines Probanden (einschließlich der Gültigkeit von Fragebogen- und Testergebnissen) führt. Sie liefert also auch Informationen darüber, ob und inwieweit der Beschwerdenschilderung eines Probanden gefolgt werden kann bzw. diese als unzuverlässig und zweifelhaft zu beurteilen sind. Bezogen auf die neuropsychologische Testdiagnostik führt sie zu Aussagen dazu, ob ein ermitteltes Testprofil als Nachweis von Funktionsstörungen herangezogen werden kann.
Kernstück der Beschwerdenvalidierung ist eine eingehende Konsistenzprüfung und Plausibilitätsanalyse. Für den psychologischen Gutachter zur Anwendung empfohlen werden spezielle Beschwerdenvalidierungstests, spezielle Fragebögen und Antworttendenzskalen (z. B. Diebel, 2017; Klöfer & Krahl, 2017; Merten, 2014b).
In einem erweiterten Sinne können (wie etwa mit Widder, 2017) unter dem Begriff der Beschwerdenvalidierung alle verfügbaren Methoden zur Konsistenz- und Plausibilitätsprüfung zusammengefasst werden, einschließlich Elektrophysiologie, Überprüfung von Medikamentenspiegeln, die Ergebnisse einer motorischen Leistungsprüfung, die Verhaltensbeobachtung (z. B. bezüglich des Schmerzverhaltens) sowie spezielle Methoden der Aussagepsychologie (Glaubhaftigkeitsdiagnostik).
Probanden, die sich in einer neuropsychologischen Begutachtung nicht entsprechend ihrer tatsächlichen Leistungsvoraussetzungen verhalten und in Tests schlechter abschneiden, als sie eigentlich könnten, verwirklichen suboptimales Leistungsverhalten. Eine Reihe von Ursachen kommt dafür in Frage. Einige sind in Tabelle 3 aufgeführt. Ein direkter Rückschluss von Unkooperativität auf eine Simulation oder Aggravation ist nicht statthaft, aber simulative Tendenzen sind eine der möglichen Ursachen, die bei gutachtlich festgestellter eingeschränkter Kooperativität zu diskutieren sind. Suboptimales Leistungsverhalten mit dem Ergebnis eines ungültigen Testprofils tritt auch gehäuft im Kontext von geltend gemachten somatoformen und dissoziativen Störungen auf, wiewohl in solchen Fällen die psychische Störung nicht „Ursache“ einer manipulativen Testbearbeitung ist (vgl. für eine vertiefende Diskussion: Merten & Merckelbach, 2013).

Empfehlungen für Auftraggeber
(1) In Begutachtungsfällen, in denen Störungen der geistigen Leistungsfähigkeit aufzuklären sind, kann eine neuropsychologische Begutachtung indiziert sein, häufig als Zusatzgutachten. Der kompetente Hauptgutachter wird in der Lage sein, die genaue Indikation dafür zu stellen und diese mit dem Auftraggeber zu besprechen. In begründeten Fällen können neuropsychologische Gutachten auch direkt in Auftrag gegeben werden.
(2) Eine optimale Zusammenarbeit zwischen Haupt- und Zusatzgutachter ist Grundvoraussetzung dafür, dass gutachtliche Fragestellungen zu Art und Ausmaß, Kausalität und Konsequenzen von Störungen kognitiver Funktionen fachkundig beantwortet werden können.
(3) Als erforderliche Mindestqualifikation für eine neuropsychologische Begutachtung ist der postgraduale Abschluss als Klinischer Neuropsychologe (GNP) oder eine abgeschlossene neuropsychologische Weiterbildung von Psychologischen Psychotherapeuten heute allgemein anerkannt. Ein solcher Qualifikationsnachweis kann als eine notwendige, aber noch keine hinreichende Bedingung dafür angesehen werden, dass Minimalanforderungen an die Qualität eines Gutachtens erfüllt werden.
(4) Psychologische Testergebnisse hängen hochgradig von der Kooperativität oder Mitwirkung des Untersuchten ab. Der neuropsychologische Gutachter sollte moderne Verfahren zur Beschwerdenvalidierung beherrschen und diese in der Untersuchung einsetzen. Ansonsten müssen neuropsychologische Gutachten heute als unvollständig und in ihrer Aussagefähigkeit anfechtbar angesehen werden.



